Nhận định, soi kèo Oman Club vs Sur Club, 22h25 ngày 24/05: Cạnh tranh vị trí nhì bảng
- Kèo Nhà Cái
-
- Nhận định, soi kèo Athletic Bilbao vs MU, 2h00 ngày 2/5: Muốn hòa cũng khó
- 6 mẫu SUV hạng sang tốt nhất năm 2022
- Đất đấu giá Hà Đông có giá trúng cao nhất 262 triệu/m2
- 207 nhân viên bệnh viện Bình An bị nợ lương và bảo hiểm xã hội
- Nhận định, soi kèo Athletic Bilbao vs MU, 2h00 ngày 2/5: Muốn hòa cũng khó
- Những nơi ô tô cần tránh đỗ khi mưa bão ập đến
- 100% hộ gia đình Việt Nam có thể tiếp cận cáp quang vào cuối năm 2025
- Tán sạch ổ sỏi thận ‘khủng’ bằng phương pháp tán qua da
- Nhận định, soi kèo Velez Sarsfield vs Gimnasia LP, 07h45 ngày 29/4: Còn nước còn tát
- Trao gần 60 triệu đồng tới gia đình có 4 người con thiểu năng ở Hà Tĩnh
- Hình Ảnh
-
 Nhận định, soi kèo Fram Reykjavik vs UMF Afturelding, 2h15 ngày 29/4: Tân binh cứng đầu
Nhận định, soi kèo Fram Reykjavik vs UMF Afturelding, 2h15 ngày 29/4: Tân binh cứng đầu
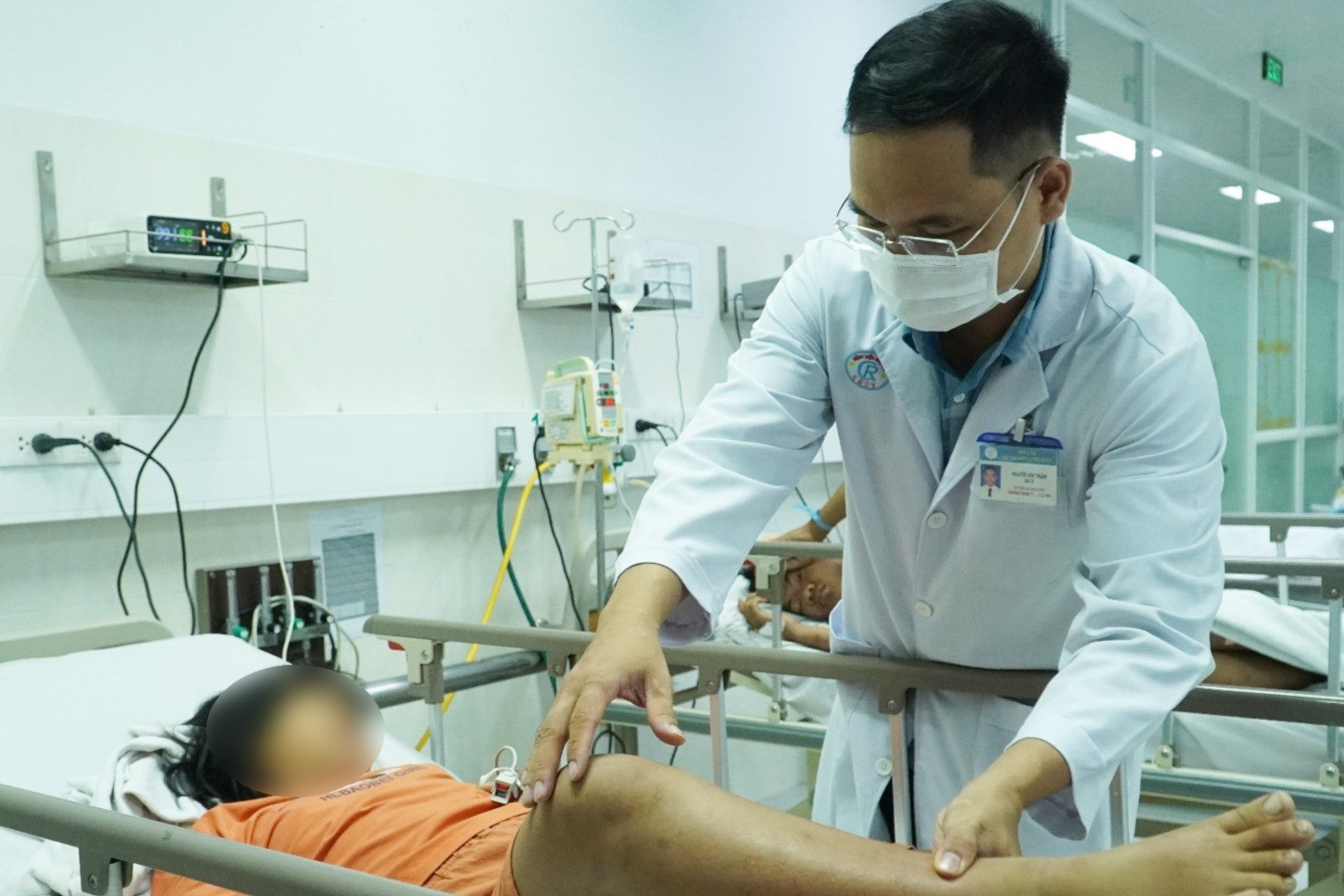
Bệnh nhân ngộ độc botulinum tại Bệnh viện Chợ Rẫy bị liệt cơ tăng dần. Ảnh: BVCC. Hai trường hợp ngộ độc botulinum này vẫn nằm ở phòng hồi sức tích cực của Khoa Bệnh nhiệt đới, Bệnh viện Chợ Rẫy. Bác sĩ đang nỗ lực thực hiện các biện pháp điều trị tích cực, ngăn chặn diễn tiến xấu hơn của bệnh.
"Đến hiện tại, chúng tôi cũng không nói trước được những diễn tiến sau đó có khả năng xảy ra với 2 bệnh nhân", bác sĩ Khánh chia sẻ. Mặc dù thuốc giải độc tố botulinum đã về đến TP.HCM, hai ca này vẫn không có chỉ định truyền BAT vì quá thời gian thuốc trung hòa độc tố trong máu.
Trong khi đó, hai bệnh nhi ngộ độc botulinum điều trị ở Bệnh viện Nhi đồng 2 vẫn đang thở máy thông số thấp. Em N.V.Đ (13 tuổi) vẫn sụp mi, sức cơ tứ chi chưa cải thiện, chưa tự thở, liệt ruột. Còn em N.T.X. (10 tuổi) tự thở yếu, sức cơ yếu
Qua hội chẩn với Bệnh viện Chợ Rẫy, bác sĩ Bệnh viện Nhi đồng 2 quyết định không chỉ định dùng thêm thuốc giải độc BAT cho 2 bé. Các em tiếp tục được điều trị nâng đỡ bằng thở máy, dinh dưỡng, chống nhiễm trùng.
Trước đó, Ban quản lý an toàn thực phẩm TP.HCM cho biết kết quả xét nghiệm 15 mẫu bánh mì, chả lụa liên quan đến các chùm ca ngộ độc botulinum đã cho kết quả âm tính. Đến nay, nguyên nhân gây ngộ độc botulinum ở 5/6 ca bệnh vẫn chưa được xác định.
Riêng với người bệnh 45 tuổi (đã tử vong), mẫu phân của bệnh nhân cho thấy có độc tố botulinum type A. Trước nhập viện, ông đã ăn một loại mắm để lâu ngày.
 'Rất đau buồn khi chậm cấp thuốc cứu bệnh nhân ngộ độc Botulinum'Bà Phạm Khánh Phong Lan, Trưởng ban Quản lý An toàn thực phẩm TP.HCM, cho rằng việc chậm trễ cung ứng thuốc giải Botulinum, không thể cứu chữa được bệnh nhân, là chuyện "rất đau buồn"." alt=""/>Tình hình sức khỏe của 4 ca ngộ độc botulinum mới nhất
'Rất đau buồn khi chậm cấp thuốc cứu bệnh nhân ngộ độc Botulinum'Bà Phạm Khánh Phong Lan, Trưởng ban Quản lý An toàn thực phẩm TP.HCM, cho rằng việc chậm trễ cung ứng thuốc giải Botulinum, không thể cứu chữa được bệnh nhân, là chuyện "rất đau buồn"." alt=""/>Tình hình sức khỏe của 4 ca ngộ độc botulinum mới nhất
Bệnh nhi mắc tim bẩm sinh phải theo dõi nhiều năm sau phẫu thuật. Ảnh: BVCC. Trên thế giới, tỷ lệ mắc bệnh này chiếm 5-10% trong bệnh tim bẩm sinh. Hiện chưa có số liệu cụ thể tại Việt Nam. Các nghiên cứu cho thấy, những bất thường về gene và nhiễm sắc thể là yếu tố liên quan đến sự gia tăng nguy cơ mắc bệnh này.
Tứ chứng Fallot tiến triển nặng theo thời gian. Triệu chứng thường gặp nhất là tím da, niêm mạc hoặc các cơn tím cấp. Ngoài ra, bệnh nhân có thể bị rối loạn nhịp tim, thuyên tắc nghịch, áp xe não, viêm nội tâm mạc nhiễm trùng.
Nếu không được phát hiện và điều trị sớm, người bệnh thường mắc các biến chứng của tim bẩm sinh tím hoặc tử vong do cơn tím thiếu oxy cấp.
Trước đây chẩn đoán bệnh thường dựa vào triệu chứng tím và âm thổi tại tim. Hiện nay, siêu âm tim thai là phương tiện chẩn đoán sớm nhất, có thể phát hiện bệnh ngay trong thời gian bào thai. Bên cạnh đó, sàng lọc đo độ bão hòa oxy sau sinh có thể phát hiện bệnh. Những trường hợp nghi ngờ cần được thăm khám bởi bác sĩ tim mạch nhi và được đề nghị siêu âm tim.
Theo bác sĩ Phú, trẻ được chẩn đoán tứ chứng Fallot cần được phẫu thuật kịp thời. Thời điểm phẫu thuật phụ thuật vào nhiều yếu tố bao gồm: tình trạng tím của trẻ, các dị tật và bệnh lý phối hợp đi kèm, tuổi, cân nặng... Thông thường, thời điểm phẫu thuật từ khoảng 6-12 tháng tuổi.
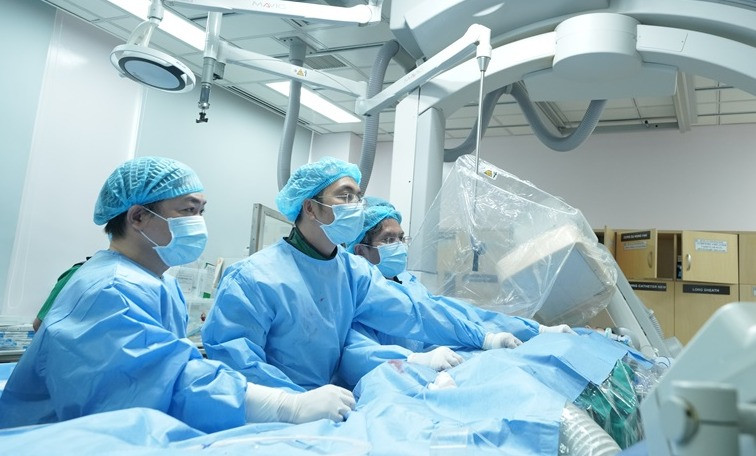
Ê-kíp thay van động mạch phổi qua da cho bệnh nhân. Ảnh: BVCC. Một số trường hợp phải đặt stent hoặc phẫu thuật tạm thời để cứu sống người bệnh khi chưa thể phẫu thuật triệt để, nghĩa là đưa về gần như một trái tim bình thường. Phẫu thuật sẽ sửa chữa toàn bộ các tổn thương của tứ chứng Fallot bao gồm mở rộng đường thoát thất phải, đóng lỗ thông liên thất tách biệt hai hệ tuần hoàn.
Tuy nhiên, sau đó, người bệnh vẫn cần phải theo dõi lâu dài và tái khám đều đặn để kiểm soát biến chứng dài hạn. Biến chứng bao gồm: hở van động mạch phổi, suy chức năng thất phải, rối loạn nhịp tim, hẹp van động mạch phổi tồn lưu hoặc lỗ thông liên thất còn tồn lưu… Trong trường hợp cần thiết, bệnh nhân được can thiệp kịp thời khi có chỉ định.
Theo bác sĩ Phú, một số người bệnh bị hở van động mạch phổi nặng theo thời gian. Nguyên nhân vì van đã được tái tạo khi phẫu thuật, có thể không hoạt động như một lá van thông thường. Người bệnh cần được thay van động mạch phổi bằng phẫu thuật tim hở và can thiệp qua da.
Trong đó, kỹ thuật thay van qua da giúp giảm các nguy cơ liên quan đến mổ mở, giảm thời gian nằm viện và rút ngắn thời gian hồi phục, tránh được cuộc mổ tim mở lần 2.
 Căn bệnh có thể biến chứng vào tim, 50% người mắc không hay biếtNếu không điều trị hiệu quả, bệnh có thể gây ra nhồi máu cơ tim, xuất huyết não và nhiều biến chứng lên tim, thận, mắt, mạch máu..." alt=""/>Căn bệnh khiến trái tim gánh 4 bất thường, phẫu thuật xong vẫn sợ biến chứng
Căn bệnh có thể biến chứng vào tim, 50% người mắc không hay biếtNếu không điều trị hiệu quả, bệnh có thể gây ra nhồi máu cơ tim, xuất huyết não và nhiều biến chứng lên tim, thận, mắt, mạch máu..." alt=""/>Căn bệnh khiến trái tim gánh 4 bất thường, phẫu thuật xong vẫn sợ biến chứngNhận định, soi kèo U21 Phần Lan vs U21 Croatia, 22h00 ngày 7/9
- Tin HOT Nhà Cái
-